Resumen
Objetivos: caracterizar las interacciones medicamentosas que se presentaron en el Departamento de Medicina Interna del Hospital Universitario Hernando Moncaleano Perdomo (HUNHMP).
Materiales y métodos: estudio descriptivo de corte transversal, con 130 pacientes que ingresaron al Departamento de Medicina Interna ubicado en el sexto piso del HUHMP El análisis de datos se realizó con epi Info v.7.0.
Resultados: se encontraron 702 interacciones teóricas. Se presentó una mediana de 3 interacciones por paciente. El 73% de los mismos presentaron alguna interacción medicamentosa, de las cuales el 93,3 eran significativas. Los diagnósticos más frecuentes fueron: HTA (Hipertensión arterial) (12,3%), seguido de neoplasia (11,5%), falla cardiaca (8,4%), diabetes mellitus tipo 2 (6,9%), ECV (Evento cerebrovascular) isquémico (3,8%), infarto agudo de miocardio (3,8%), enfermedad coronaria (3,1%), enfermedad renal crónica (3,8%), sepsis (7,7%), y cefalea tensional (6,2%).
Conclusiones: las interacciones farmacodinámicas representan el 71,8% del total de datos y las más frecuentes fueron las de sinergismo con potenciación (55,2%).
Palabras clave: Interacción medicamentosa, farmaco-cinética, farmacodinamia, sinergismo, potenciación.
Abstract
Objectives: to characterize drug interactions that took place at University Hospital Hernando Moncaleano Perdomo.
Material and methods: cross sectional descriptive study, with 130 patients admitted to Department of Internal Medicine located on the sixth floor of HUHMP Data analysis was carried out with epi. Info v 7.0.
Results: it was found 702 theoretical interactions. There as a median of 3 interactions per patient. 73% of patients had a drug interaction, from which 93.3 were significant. Most frequent diagnosis were: HBP (High Blood Pressure) 12.3%), followed by neoplasm (11.5%), heart failure (8.4%), type 2 diabetes mellitus(6.9%), CVE (cerebro-vascular event) ischemic (3.8%), acute myocardial infarction (3.8%), heart disease (3.1%), chronic kidney disease (3.8%), sepsis (7.7%), and tension headache (6.2%).
Conclusions: pharmacodynamic interactions represent 71.8% of all data and the most frequent were those of synergism with potentiation (55.2%).
Keywords: pDruginteractions, pharmacokinetics, pharma-codynamics, synergism, potentiality.
Introducción
La farmacoterapia se considera la piedra angular dentro del tratamiento de los pacientes, sin embargo, sus propias condiciones los hacen más vulnerables al desarrollo de complicaciones por el uso de medicamentos. La alteración de la absorción, el metabolismo y la eliminación, conllevan un riesgo elevado de toxicidad; lo que determina que la vigilancia farmacológica se torne un procedimiento fundamental en el tratamiento integral de los pacientes en las unidades hospitalarias. Esto último se justifica por la necesidad de utilizar múltiples medicamentos a diferentes dosis con un estrecho margen de seguridad, aplicación por vía intravenosa y la presencia de factores como la edad, género, raza, estado inmunológico, desnutrición, interacciones medicamentosas, enfermedades crónicas, degenerativas y disfunción orgánica múltiple que afecten la farmacocinética y la farmacodinamia del paciente[1].
Se denomina interacción medicamentosa a toda modificación que se pueda producir sobre la farmacocinética o farmacodinámia del medicamento; debido a la interacción con compuestos endógenos o exógenos como ocurre en la administración simultanea de otros fármacos y demás factores como alimentos, bebidas o contaminantes ambientales[2]. La presencia de interacciones farmacológicas es un hecho que va en creciente incidencia, en especial, en pacientes que poseen varias comorbilidades o están bajo polifarmacia[1][2]. Muchas de las interacciones entre medicamentos son predecibles y prevenibles; para esto es importante la identificación de los fármacos que más frecuentemente se metabolizan por las isoenzimas del citocromo P450 y que al mismo tiempo ocasionan el mayor porcentaje de interacciones. Entre las vías metabólicas que se mencionan están la CYP (Citocromo p 450) 2C9, 2C19, 2D6 y 3A 4, las cuales a su vez llevan a una disminución de la biodisponibilidad y alteran la capacidad farmacológica de los medicamentos llevando a su eliminación[3][4].
La incidencia de interacciones medicamentosas en pacientes mayores de 55 años es de 10,5 interacciones por cada 100 personas año y de 2,7 por cada 100 personas año para las interacciones que amenazan la vida del paciente. La prevalencia de interacciones en mayores de 70 años se incrementa a un 19,2% comparada con las anteriores[5]. Además por cada medicación adicional en un régimen de 5 formulaciones el promedio de interacciones farmacológicas incrementa en un 12%[6]. El riesgo de reacciones adversas está latente y de igual manera más de 2 millones de casos de reacciones adversas ocurren cada año en los estados unidos causando cerca de 100000 muertes[3].
La importancia clínica de las vías metabólicas del citocromo P 450 radica en inducción e inhibición de las mismas con el consecuente incremento o disminución de los niveles plasmáticos de fármacos cuando se administran de manera simultánea. La CYP 3 A 4 es la más frecuente de todas y está en relación con el metabolismo del 60 a 70% de los medicamentos y de igual forma con un porcentaje importante de interacciones medicamentosas en las formulaciones de los pacientes[1][3]. Las interacciones son agrupadas en farmacoci-néticas e interacciones farmacodinámicas. Las primeras se refieren a las alteraciones no esperadas que sufre el fármaco durante los pasos de administración, absorción, distribución, metabolismo, y excreción; la segunda se refiere a los cambios durante el proceso de unión a su receptor con la subsiguiente alteración en el efecto.
Desde el punto de vista de su severidad pueden ser[1][2]: Serias: Aquellas interacciones en las cuales se pueden generar reacciones adversas a medicamentos que amenazan la vida del paciente; Significativas: Aquellas interacciones en las cuales se pueden generar una reacción adversa a medicamentos que prolongan la estancia hospitalaria y que requieren de una intervención médica para su manejo y Menores: Son interacciones en las cuales hay baja probabilidad de generar una reacción adversa a medicamentos.
Las interacciones farmacológicas se dan con mayor frecuencia en medicamentos con margen terapéutico estrecho, como también en la polifarmacia de algunos tratamientos; y aunque no todas las interacciones son negativas, algunas pueden culminar con el desarrollo de reacciones adversas a medicamentos (RAM). Es necesario conocer las interacciones medicamentosas más frecuentes y de este modo las posibles complicaciones que podrían presentar para conseguir un tratamiento eficaz[3][7]. Los factores que contribuyen al uso incorrecto de los medicamentos y que favorecen la presentación de interacciones medicamentosas son la falta de conocimientos teóricos y prácticos de los médicos sobre los enfoques diagnósticos óptimos, la promoción de medicamentos de forma inapropiada así como la inexistencia de políticas farmacéuticas coordinadas para garantizar el uso apropiado de los medicamentos[8][9].
En Colombia se han identificado estudios que muestra la presencia de interacciones medicamentosas que potencian riesgos para la presentación reacciones adversas, en especial con el uso indiscriminado de inhibidores de la bomba de protones y medicamentos anti-ulcerosos los cuales disminuyen de manera significativa las concentraciones plasmáticas de otros fármacos[10]. En la región Surcolombiana no hay estudios publicados en bases de datos que muestren este comportamiento. Por lo anterior este estudio tiene como objetivo reconocer las interacciones medicamentosas que se presentan con mayor frecuencia en el Departamento de Medicina Interna del Hospital Universitario Hernando Moncaleano Perdomo y Registrar aquellas interacciones medicamentosas que representan un riesgo potencial para la evolución o vida del paciente.
Materiales y métodos
Se realizó un estudio descriptivo de corte transversal. Se calculó el tamaño de la muestra de la siguiente manera[11]:
Donde n: es el tamaño de la muestra; Z es una constante que denota el valor de la desviación normal, para un nivel de significación alfa igual a 5%; P es la proporción estimada del evento; Q es igual a 1-P; y E es equivalente a la precisión, que hace referencia a cuanto se aleja la muestra del verdadero porcentaje del universo. Con base en estos parámetros se una precisión del 5%, una proporción de evento de 9,8% (Dato adquirido del sistema de Farmacovigilancia de la institución de estudio), se obtuvo un total de 130 pacientes.
El sitio de estudio fue el departamento de Medicina Interna del Hospital Universitario de Neiva, el cual es un centro de referencia de III nivel de atención para el Huila, Caquetá, Putumayo y el sur de Cauca y Tolima. Los pacientes que se tomaron fueron los hospitalizados en sala general, urgencias y unidad de cuidado intensivo. Para la recolección de los datos se aplicó un sistema de F armacovigilancia activa.
Las variables a recolectar fueron relacionadas con las características demográficas, las comorbilidades de los pacientes, las medicamentosas tales como número de estos por formulación y el tipo o grupo al cual pertenecen; también se obtuvieron datos sobre los tipos de interacciones farmacológicas encontradas. De la información recolectada se obtuvieron las respectivas medidas de tendencia central y de dispersión. De igual forma se recolectaron datos básicos de los pacientes incluyendo el tratamiento farmacológico recibido por medio de una encuesta previamente diseñada.
Para el análisis de las interacciones, se procedió a ingresar la lista de la formulación diaria del paciente en un programa virtual llamado MEDSCAPE DRUGS INTERATIONS CHECKER[12] el cual se encuentra de manera gratuita por internet y que muestra que tipo de interacciones presenta el paciente así como el nivel de severidad de la interacción. Se excluyeron de la búsqueda las consideradas interacciones menores.
Finalmente se analizaron los resultados con el software epi info 7.0. No se discriminó entre pacientes que ingresaron directamente al servicio de medicina interna o los que fueron intercon-sultados por otros servicios. Para la realización de esta investigación no se contó con financiación de particulares (a excepción de los mismos investigadores), tampoco se hallan inmersos conflictos de intereses de personas ajenas a los investigadores, las cuales son netamente académicas.
Se solicita el permiso correspondiente al comité de ética en investigación del Hospital Hernando Moncaleano Perdomo de Neiva, que es la institución responsable de las Historias Clínicas. Dado que los datos de identificación, como nombre y apellidos, no serán registrados en las encuestas, por no ser variables importantes para el desarrollo del estudio; se brindara seguridad y privacidad a los pacientes, sin violar su derecho a la intimidad.
|
Resultados |
|
|
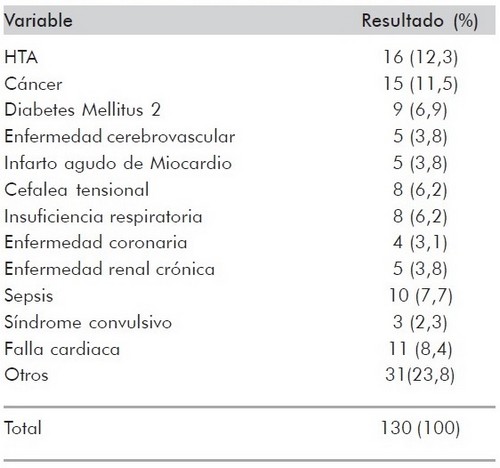
De 130 pacientes evaluados, se encontró que el 70% eran del género masculino; la mediana de edad fue 63 años; el número de medicamentos que recibían los pacientes tuvo una mediana de 7 por formulación (Tabla 1). El diagnóstico más frecuente fue de HTA 16 (12,3%), seguido de cáncer 15 (11,5%), falla cardiaca 11 (8,4%) diabetes mellitus tipo 9 (6,9%), falla respiratoria 8 (6,2%) Enfermedad cerebrovascular isquémica (5%) (Tabla 2). Se encontró, en los pacientes evaluados una mediana de 3 interacciones por paciente; el 74,6% de todos los pacientes presentaron algún tipo de interacción medicamentosa, de las cuales el 93.3% fueron significativas y las restantes serias. |

X
|
X
|
|
|
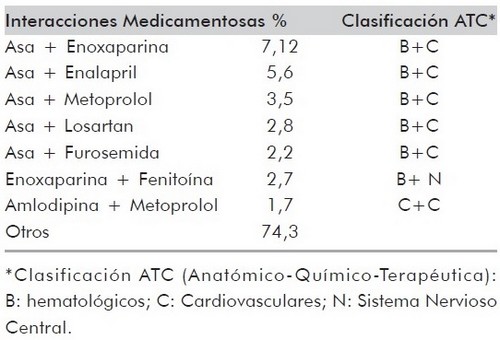
De las 702 interacciones medicamentosas encontradas; las de tipo farmacodinámicas representaron el 71,8% del total de los datos; de estas las más frecuentes fueron las de sinergismo por potenciación (55,2%), lo que se traduce en una proporción de pacientes que tienen en su formulación diaria dos medicamentos que aumentan el riesgo de presentar un efecto adverso por un mecanismo similar. Las interacciones farmacocinéticas se presentaron en un 27,2% de los pacientes y las más frecuentes fueron las producidas a nivel metabolismo con el 61,3% (Tabla 3). Las interacciones medicamentosas por metabolismo son aquellas en las que se implica las vías metabólicas del citocromo p 450 por el uso conjunto de fármacos que la inhiban o la induzcan a nivel nuclear. Este último tipo de interacciones representan el porcentaje de pacientes que están en riesgo de cursar con niveles plasmáticos fuera de la ventana terapéutica ya sea por encima de la concentración tóxica mínima aumentando el riesgo de intoxicación o de estar por debajo de la concentración mínima terapéutica aumentando el riesgo de fracaso. El ácido acetil salicílico es el fármaco que más interacciona con otros medicamentos; con la enoxaparina en un 7,12%, con el enalapril en un 5,6%, con el metoprolol en un 3,5%, con el losartán en un 2,8% y con la furosemida en un 2,2%. La enoxaparina interacciona con la fenitoina en un 2,7%, el amlodipino y el metoprolol en un 1,7%. Se encontraron otro tipo de interacciones diferentes en un 74,38% (Tabla 4). |

X
|
X
|
|
Los hallazgos encontrados acerca del tipo de interacciones medicamentosas, indican que los pacientes pueden estar en riesgo de presentar durante su hospitalización algún tipo de reacción medicamentosa asociada con los fármacos implicados; entre las cuales se encuentran: sangrado, mal control de las cifras presoras, falla renal, hipercalemia, sobrecarga de volumen, ataxia, extrapiramida-lismo e hipotensión entre otras.
Discusión
La comprensión de los mecanismos básicos de las interacciones proporciona una herramienta conceptual para la prevención; la cual por convención, puede ser de tipo farmacodinámico (sinergismo con potenciación, sinergismo de efecto aditivo, antagonismo), o farmacocinético (absorción, metabolismo, distribución y excreción).
En el estudio se identificaron reacciones adversas tanto a nivel de cualquiera de los pasos de la farmacocinética, así como las reacciones adversas de tipo farmacodinámico por sinergismo o antagonismo. Los resultados encontrados en este estudio mostro una prevalencia más elevada de interacciones farmacológicas comparada con algunos de las investigaciones previamente consultadas; esto posiblemente debido a la búsqueda activa de las mismas, tal como lo recomiendan los sistemas de Farmacovigilancia. De igual forma es importante destacar que la identificación de las interacciones medicamentosas serias y significativas es de vital importancia para la terapéutica racional, ya que al ser intervenidas de manera apropiada puede favorecer la prevención de reacciones adversas a futuro.
En el estudio de la Dra. Peña titulado importancia clínica de las interacciones medicamentosas, realizado en la Habana Cuba[13], se tomaron 200 pacientes como tamaño muestral, en busca de las interacciones medicamentosas de la formulación diaria. Se encontró un total de 40 interacciones medicamentosas (20%), de las cuales el 70% eran farmacodinámicas, el 27,5% farmacocinéticas y el 1% farmacéuticas (Administración de penicilina y gentamicina en el mismo recipiente). Se produjo una reducción del efecto en el 55% de estas interacciones y el 45% de las formulaciones tenían un sustento racional. De las interacciones farmacodinámicas el 57,5% eran por sinergismo y 12,5% antagonismo. Al comparar los resultados del estudio en cuestión, con los resultados de nuestra investigación, encontramos similitud en los resultados; en nuestro estudio las interacciones más frecuentes fueron las de tipo farmacodinámico (71,8%) de sinergismo con potenciación (55,2%); así mismo las interacciones farmacocinéticas fueron el 27,2%, no se encontraron interacciones a nivel de la biofarmacéutica.
La incidencia de las interacciones medicamentosas está en incremento, esto en relación con la edad y la disponibilidad de medicamentos que se usan de manera rutinaria cada día. Becker M, Visser L y colaboradores[5], estudiaron la prevalencia de interacciones medicamentosas en pacientes mayores de 55 años, por un periodo de 13 años que va desde 1992 hasta el 2005. Se tomaron un total de 7842 pacientes provenientes de la base de datos del estudio Rotterdam, Países Bajos, encontrando una incidencia de 10,5 interacciones por cada 100 personas año y de 2,7 por cada 100 personas año para las interacciones que amenazan la vida del paciente. La prevalencia de interacciones en mayores de 70 años incremento de un 10,5% a un 19,2% desde 1992 hasta el 2005. La preva-lencia de interacciones que amenazan la vida en pacientes mayores de 70 años incremento de un 1,5% a un 2,9% en el periodo de tiempo estudiado. Los medicamentos que más se implicaron fueron la espironolactona y los inhibidores del eje renina angiotensina. Nuestro estudio mostro resultados similares, sin embargo la preva-lencia de reacciones adversas fue mucho mayor a la encontrada en este estudio, esto debido al sistema de recolección que trato de un método de Farmacovigilancia activa. Las reacciones adversas serias tuvieron un ligero incremento en la prevalencia comparado con esta investigación.
Syed Shahzad Hasan[14], muestra que la incidencia de las interacciones farmacológicas (DDI) varían ampliamente, lo anterior depende de la selección de pacientes, su procedencia, su edad, el género (se conoce que las mujeres tienen un riesgo mayor de presentar una DDI potencial a comparación de los hombres; aunque en nuestro estudio los hombres representan la mayor frecuencia con un 71%), el estado de su enfermedad y si se consideran las interacciones como potenciales o reales en su tratamiento. El autor demostró que las DDIs están asociadas en un 6% a 30% de todas las reacciones adversas a medicamentos y en pacientes hospitalizados, las DDIs comprenden del 5% al 9% de las reacciones adversas. Nuestro estudio mostró que las interacciones ponían en riesgo de RAM al paciente, debido a que en este tipo de interacciones las significativas estaban en un 93,3%, sin embargo durante el periodo de la investigación no se documentaron reacciones adversas a medicamentos. Los datos registrados en el presente artículo, evidenciaron 702 interacciones medicamentosas serias y significativas en tan solo 130 pacientes; lo cual aumenta el riesgo de fallo terapéutico y RAM.
Jankel and Fitterman[15] encontró que las interacciones farmacológicas podrían identificarse como una causa de hospitalización, sin embargo hasta el momento esta no superaría el 2,8% de las admisiones, lo cual podría traducirse a la hospitalización de 245,280 personas por año en un país como los Estados Unidos, y que tendría un costo aproximado de $1.3 billones. Daniel E. Becker[16] y colaboradores mostraron que las interacciones potenciales usualmente son más probables que las interacciones reales, partiendo de la variabilidad de cada individuo ante cada medicamento. Se estima que alrededor del 10% de las personas hospitalizadas han estado en alerta de interacción medicamentosa; mientras aproximadamente el 25% han tenido un efecto adverso a un medicamento. Estos datos son muy diferentes a los encontrados en nuestra investigación debido a que se encontraron interacciones medicamentosas en el 74,6% de los pacientes siendo las significativas el 93,3%. Estos resultados son posiblemente a la farmacovigilancia intensiva que se aplicó al estudio.
Doan Julie y colaboradores[6], realizaron un estudio donde determinaron la prevalencia y el riesgo de potenciales interacciones farmacológicas mediadas por el citocromo P450 en una cohorte de pacientes adultos con polifarmacia. De igual forma analizo la relación entre el número de medicamentos dispensados y el riesgo de interacciones medicamentosas potenciales. El estudio se realizó en un periodo de 16 semanas en un hospital de Montreal. Se encontró que de 275 pacientes la media de edad fue 83 años, el 56% eran del género femenino. Se reportó un promedio de 6,7 comorbilidades y una media de 13,9 fármacos en el tiempo de admisión. Del total de pacientes 221 tuvieron interacciones medicamentosas potenciales con una prevalencia del 80%. Una fuerte relación se encontró entre el número de fármacos dispensados y la presencia de interacciones medicamentosas potenciales. Por cada medicación adicionada a un régimen de 5 formulaciones la probabilidad de incrementar interacciones medicamentosas potenciales es del 12% (OR 1,12 con un IC 95% 1,09-1,14). El porcentaje de interacciones medicamentosas es muy similar al encontrado por nosotros, de igual forma el porcentaje de interacciones medicamentosas serias mantuvo concordancia con el estudio.
Anderso ML, Bottiguer JD y colaboradores[17] realizaron un estudio sobre el impacto de las interacciones fármaco- fármaco y la prevalencia de las interacciones potencialmente serias. En este estudio se midió la prevalencia de interacciones farmacológicas antes y después de la aplicación del sistema SFINX (Swedish Finnish Interaction X Referencing), que es una base de datos de interacciones medicamentosas en 15 centros de atención primaria y se tomaron como controles 5 centros a los cuales no se les aplico el sistema. Entre Septiembre y Diciembre del 2006 fue la medición de los datos de pre-intervención y entre Septiembre y Diciembre del 2007 fue la medición de los datos de post-intervención. De un total de 90806 prescripciones; la edad media de los pacientes fue de 58 años; el género masculino fue el más implicado en los grupos de intervención y control; la media de formulaciones medicamentosas por pacientes fue de 3 fármacos en ambos grupos de estudio. Se encontró que el uso del sistema de alerta SFINX se asoció con una disminución del 17% de las interacciones medicamentosas potencialmente fatales identificadas en la prescripción (p: 0,042). Las interacciones más relacionadas fueron doxiciclina mas calcio, doxiciclina mas hierro, espironolactona mas potasio entre otras. Nuestra investigación comparte hallazgos similares como la edad media que fue de 63 años, el género masculino el más encontrado y la media de interacciones medicamentosas por pacientes fue de 3; esto es explicado porque la población a estudio fue muy parecida; sin embargo la media de formulación por cada individuo fue el doble a lo reportado en ese artículo.
Buckley M[18] encontró que los antidepresivos, los fármacos cardiovasculares, gastrointestinales, antifúngicos y antipsicóticos fueron los más relacionados. Cremades J y Gonzalo M[19] encontraron el acenocumarol en un 8,6%, las sales de calcio en un 6,1%, la hidroclorotiazida en un 4,6% entre otros. En nuestra investigación el ácido acetil salicílico, las heparinas y los inhibidores de la angiotensina fueron los más relacionados.
Conclusiones
Se encontró que los pacientes del servicio de medicina interna presentan polifarmacia; se encuentran en riesgo de RAM tales como sangrado, mal control de las cifras presoras, falla renal, hipercalemia, sobrecarga de volumen, ataxia, extrapiramidalismo e hipotensión entre otras. Las interacciones farmacodinámicas serias y significativas fueron las más comunes y así mismo son prevenibles. Se encontró que un solo paciente puede tener múltiples interacciones. La interacción entre ácido acetil salicílico con enoxaparina y con enalapril fue las más relacionadas.
Recomendaciones
Se recomienda a las instituciones de salud la instauración de medidas de control en el tema de interacciones medicamentosas y polifarmacia. De igual manera para los pacientes de medicina interna se recomienda vigilancia de sangrado, monitoreo continuo de la presión arterial, niveles de potasio sérico y ajuste de las dosis de algunos medicamentos como la furosemida y la fenitoína ya que sus concentraciones séricas cambian debido a las interacciones.
Referencias
1. Shiew MH, Lawrence J, Temple R. Efectos secundarios e interacciones de los fármacos. En: Waldman SA, Terzic A, editores. Farmacología y terapéutica, principios de la práctica clínica. México: manual moderno. 2010; p: 265-272.
2. Osterhoudt KC, Penning TM. Toxicidad e intoxicaciones por fármacos. En: Goodman y Gilman. Las bases farmacológicas de la terapéutica. Mc Graw Hill. 12 edición. 2011; p. 73-87.
3. Wilkinson GR. Drug metabolism and variability among patient s in drug response. New England Journal of Medicine 2005;(352):221 1 -2221.
4. Gonzalez FJ, Coughtrie M, Tukey RH. Metabolismo de los fármacos. En: Goodman y Gilman. Las bases farmacológicas de la terapéutica. Mc Graw Hill. 12 edición. 2011; p. 123-143.
5. Becker ML, Visser LE, et al. Increasing exposure to drug - drug interaction between 1 992 and 2005 in people aged > or = 55 year. Drugs Aging 2008;(2):145-152.
6. Doan J, Zakrzewski JH, Roy J. Prevalence and risk of potential cytochrome P450 mediated Drug-Drug interactions in older hospitalized patients with polypharmacy. The annals of Pharmacotherapy. 2013;47:324-332.
7. Bonilla JD. Prevalence and risk factors related to bleeding of patients when undergoing warfarina therapy at Hernando Moncaleano Perdomo Hospital in Neiva in 2011; Revista Facultad de Salud; Julio-Diciembre 2011;3(2):23-31.
8. Zwart-Van R Jeannette EF. Frequency and nature of drug-drug interactions in a Dutch university hospital. Journal compilation. The British Pharmacological Society. 2009;68(2):187-193.
9. Greenblatt DJ. Preparation of Scientific Reports on Pharmacokinetic Drug Interaction Studies. Journal of Clinical Psychopharmacology. 2008;28(4):369-373.
10. Machado JE, Giraldo C. Farmacovigilancia de interacciones medicamentosas en pacientes afiliados al sistema de salud de Colombia. INVESTIGACIONES ANDINA, No. 22; 2011(13):151-161.
11. Colimon KM. Tamaño Muestral. En: Fundamentos de epidemiología. Corporación para investigaciones biológicas. Tercera edición; 2010, p. 176-181.
12. http://reference.medscape.com/drug-interactionchecker[Link]
13. Peña CF, Menéndez OM, Rivero M, Yodu M. Importancia clínica de las interacciones medicamentosas. Revista Cubana Hig Epidemiología 2000;38(1):48-52.
14. Syed S Hasan, See C Keong, Christopher LK Choong. Patient reported adverse drug reactions and drug-drug interactions: a cross-sectional study on Malaysian HIV/ AIDS patients. Medical Principles and Practice. 2011;(20):265-270.
15. Jankel F, Saha L, Pandhi P Malhotra S. Adverse Drug Event (ADE) related Medical Emergency Department visits and hospital admissions: a prospective study from a North Indian Referral Hospital. Journal of Clinical and Diagnostic Research 2008;2(1):600-604.
16. Daniel E. Becker. Pharmacodynamic Considerations for Moderate and Deep Sedation. Anesthesia Progress: Spring 2012;59(1):28-42.
17. Andersson ML, Bottiger Y et al. Impact of the drug -drug interaction database SFINX on prevalence of potentially serious drug-drug interactions in primary health care. European journal clinical pharmacology 2013;(69):565-571.
18. Buckley M, Kazem N, Wicks L et al. Clinical decision support drug drug interaction alert overrides: A comparison between intensive care. Critical care medicine 2013;41(12).
19. Cremades J, Gonzalo M, Arrebola S. Relationship between drug interactions and drug related negative clinical outcomes in two community pharmacies. Pharmacy Practice 2009;(1):34-39.
